당신이 먹는 진통제가 만성 편두통의 진짜 원인일 수 있습니다
|
“이미그란을 안 먹으면 회사까지 못 가요.” |
아침에 눈을 뜨자마자 머리가 쿵쿵 뛰었다. 그녀는 일주일에 두세 번, 어떤 주에는 네 번도 트립탄을 삼킨다. 그리고 거의 매일, 타이레놀이나 NSAID를 덧붙인다. 그날 오후, 형광등이 유난히 날카롭게 느껴지고 소음에 심장이 두근거렸다. 수면은 얕고 끊겼다.
|
약물 사용 패턴(요약) • 트립탄(이미그란정) 월 약 10회 내외 • 진통제(NSAID/아세트아미노펜) 거의 매일 • 신경안정제 복용 이력(용량 변동) |
그녀의 기록을 펼치면 패턴이 드러난다. 시각 전조(번쩍임·시야 흐림) 이후 편측 박동성 통증이 오고, 빛·소음 과민과 오심이 동반된다. 한 달 기준 트립탄 복용은 대략 10회, 약한 진통제는 ‘거의 매일’. 3년 전 대학병원 신경계 검사는 정상이다. 그런데 최근 들어 약이 덜 듣는다. 더 자주, 더 빨리 약을 찾게 된다.
|
오작동한 화재경보기처럼, 작은 자극에도 통증 네트워크가 쉽게 울린다. |
여기서 중요한 질문.
“약이 두통을 없애는가, 아니면 유지시키는가?”
트립탄·NSAID의 잦은 사용은 약물과용두통(MOH)을 만든다. 과민해진 통증 네트워크는 세로토닌·신경염증 축의 역치가 낮아져 쉽게 발화한다. 약을 끊자니 두통이 몰아치고, 먹자니 잠시 가라앉을 뿐이다.
한의학의 언어로 보면, 장기간의 긴장과 수면 결핍이 간양을 위로 끌어올리고(肝陽上亢), 비위가 약해져 담탁이 위로 치솟는다(痰濁上擾). 중완부 압통·식욕저하·더부룩함은 그 흔적이다. 밤이 얕고 심장이 빨라지는 날, 다음 날 아침 두통은 더 쉽게 온다. 이것을 단순한 ‘머리의 문제’로만 보면 처방이 얕아진다.
|
검사 반증(안전 확인) • 3년 전 신경계 영상/검사 정상 • 국소 신경학적 경고 증상 없음(급성 편측마비/언어장애/시야 급변 등) |
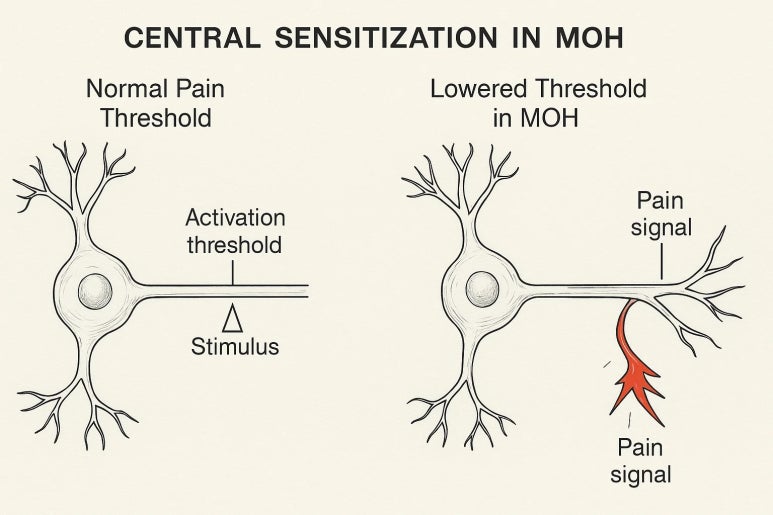
그래서 치료의 축은 두 가지다. 첫째, 약물 의존을 줄이는 전략. 급성기 약은 ‘주간 총량’을 기준으로 서서히 낮춘다. 편두통 트리거 일지를 써서 수면·식사·스트레스 패턴과 발작의 상관을 수치로 본다.
둘째, 뿌리를 다루는 처방. 초기는 반하백출천마탕을 중심으로 담습을 걷고 비위를 세운다. 상열·기체가 뚜렷하면 시호·황금을 소량 더해 머리로 치미는 기세를 낮춘다. 빈도·강도가 줄어들면 가미귀비탕으로 심비를 보하고 수면 깊이를 복원한다. 갱년기적 상열과 정서 기복이 남으면 가미소요산으로 자율신경의 그늘을 누그러뜨린다.
|
치료 프로토콜(요약) 1) 초기: 반하백출천마탕 ± 시호·황금 (담습 제거·비위 보강·상열 완화) 2) 중기: 가미귀비탕 ± 천마·구등 (수면·정서 안정·재발 억제) 3) 만성기: 가미소요산 ± 구등·천마·목단피·치자 (상열·정서 기복 완화) |
|
주의(감량 원칙) • 트립탄/진통제는 주간 총량 기준으로 점진 감량 — 임의 중단 금지 • 신경안정제는 임의 감량 금지, 금단/악화 시 즉시 의료진과 조정 |
하지만 한 가지 반증을 항상 열어둔다. 만약 이 통증이 진짜 MOH가 아니라면, 트립탄 감량 과정에서 통증의 ‘기저 빈도’는 크게 변하지 않을 것이고, 수면·소화의 개선에도 파형은 동일할 것이다. 이런 경우, 경부 근긴장·턱관절·빈혈·갑상선·약물 상호작용 등 다른 변수를 더 정밀하게 본다.
|
생활·식이 팁 • 밤 11시 이전 취침, 오후 카페인 제한, 규칙적 두 끼 • 기상 직후 밝은 빛 10–15분 + 저강도 유산소 20–30분 • 발작 시: 암실·정숙·냉찜질 / 평소: 승모·견갑대 온찜질 • 식이: 치즈·가공육·와인·초콜릿 등 유발 식품 회피 |
결론은 간단하다. 약은 다루되 의존하지 않는다. 두통 네트워크의 과민을 낮추고(세로토닌·신경염증 축), 비위의 운화를 복원하며(담탁 해소), 수면 리듬을 다시 세운다. 목표는 ‘약 없이도 버틸 수 있는 몸’이 아니라, ‘약이 필요 없는 날이 점점 많아지는 몸’이다. 그 변화는 일주일 단위의 복용 횟수와 발작 일지에서 가장 먼저 보인다.
|
기록 체크리스트(데이터로 답하기) • 주간 총복용량(트립탄/진통제), 발작 일수·최고 강도(0–10) • 전조→발작 간격(분), 수면 시간·야간 각성 횟수 • 소화 불편 점수(0–10), 유발 음식/생리 주기/야근/날씨 상관 |
실제 스케줄에 대입하면 더 분명하다. 아침 공복, 출근 준비 스트레스, 서둘러 마신 커피, 건너뛴 아침 식사는 같은 날 오전 발작 확률을 끌어올린다. 점심을 늦게 먹고 급히 일어나면 위배출 지연과 장-뇌 축 자극이 겹쳐 두통이 재점화된다. 반대로 전날 7시간 이상 숙면하고, 저녁 과식을 피하고, 취침 2시간 전 화면을 끊은 날은 발작 강도가 낮다.
한의학적 구조를 현대적 언어로 치환하면 이렇게 읽힌다. 간양상항은 교감신경의 항진과 스트레스 호르몬의 리듬 왜곡, 담탁상요는 장 투과성 증가와 미세염증물이 순환을 타고 중추 감작을 돕는 현상이다. 반하백출천마탕 계열은 위장의 수습을 다스려 말초 입력의 ‘노이즈’를 줄이고, 가미귀비탕은 수면-기억-정서 회로의 안정성(hippocampus-ACC)을 보정하는 데 도움을 준다.
|
목표는 ‘약 없이 버티기’가 아니라, ‘약이 필요 없는 날이 점점 많아지는 몸’이다. |


